子宮 体 が ん 検診 - 子宮体癌(検診)
子宮がん検診|がん検診|公益財団法人東京都予防医学協会「元気で長生き」をめざす皆さんをサポートしています。
具体的には40歳代後半から発症リスクが増加し、50歳~60歳代で発症のピークを迎えるといわれます。
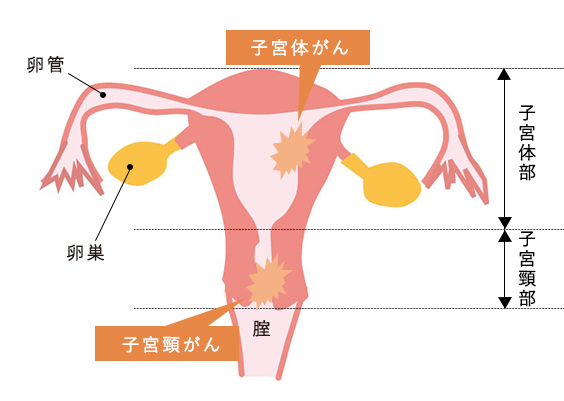
子宮頸がんと子宮体がんの検査は順序が異なりますが、異常があるかを確認していき、疑いが高いほど組織を取り出して、詳しく調べます。
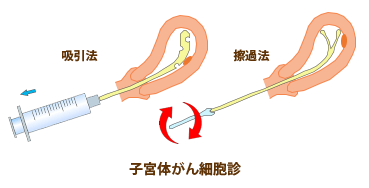
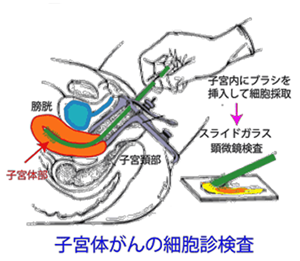
痛みをともなう 子宮体がん検診では、子宮の入り口から細長い器具を入れて、子宮の奥の方から子宮体部の細胞を採取してきます。
子宮体癌検査で麻酔を使用する病院
一方、内膜細胞診が陽性である場合に、さらに詳しい検査を行い、「子宮体がんではない」という結果が出る可能性もあります。
検査を対応する科の情報や使用する検査機器の詳細、医療機関によっては医師や技師のプロフィールを紹介していることもあります。
そのときに、子宮内膜が厚い場合には「子宮体がん」や前がん病変である「子宮内膜増殖症」などの可能性があります。
子宮がん検診
により正常の細胞はダメージを受け、その結果、一部の人では頸部の細胞が異常な変化を起こして異形成という病変になります。
結論をいうと「子宮頸がん検診」と「エコー検査」は是非とも受けるべきです。
不正出血があるときや、閉経したのに出血がみられたときは、すぐに体がん検診を受けてください。
婦人科検診の内容とは? 内診って痛いの? [健康診断・検診・人間ドック] All About
経腟超音波検査では、子宮内膜の状態に異常がないかをみていきます。
一方、自由診療(全額自己負担)の場合は子宮頸部細胞診を基本とし、さらにHPV検査、経腟超音波(経腟エコー)などを合わせた検査項目を自身のタイミングで受診することができます。
子宮体がんは子宮体部にできるのに対して、子宮頸がんは子宮頸部にできるため、検査で見る部位など違いが何点かあります。
婦人科領域のがん検診のご案内(子宮頸がん・子宮体がん・卵巣がん)
近年、子宮体がんは年齢に関係なく増加傾向にあります。
結果がでるまで1週間位かかります。
子宮頸がん検査(子宮頸部細胞診) 内診台に上がった状態で、婦人科医が子宮頸部を綿棒などで軽くこすって細胞をとり、顕微鏡でがん細胞がないかを調べます。
子宮がん検診について知る|人間ドックと検診予約サイト EPARK人間ドック
子宮体がんの方は、症状がない場合でも40歳以上で出産経験がなかったり、肥満や月経不順などなりやすい条件を含んでいる場合には1年に1度受診しましょう。
多くは正常に戻りますが、そのなかの一部はがんへと進むことがわかっています 下図。
以前から行われている子宮がん検診と言えば子宮頸がんに対する検診であり、子宮頸部から細胞を採取して顕微鏡で検査する子宮頸部細胞診のことです。
- 関連記事
2021 somnathdutta.com



![検診 子宮 ん 体 が 子宮体がんの初期症状・診断法【産婦人科医が解説】 [子宮の病気] 検診 子宮 ん 体 が 子宮がん検診の費用は自費?保険適用される? |](https://ima.goo.ne.jp/mama/wp-content/themes/mamanowa-page/assets/news/img/2016/05/2-300.jpg)


![検診 子宮 ん 体 が 子宮体がんの初期症状・診断法【産婦人科医が解説】 [子宮の病気] 検診 子宮 ん 体 が 子宮体がん|公益社団法人 日本産科婦人科学会](https://www.jcancer.jp/wp-content/uploads/shikyu_data-m.jpg)