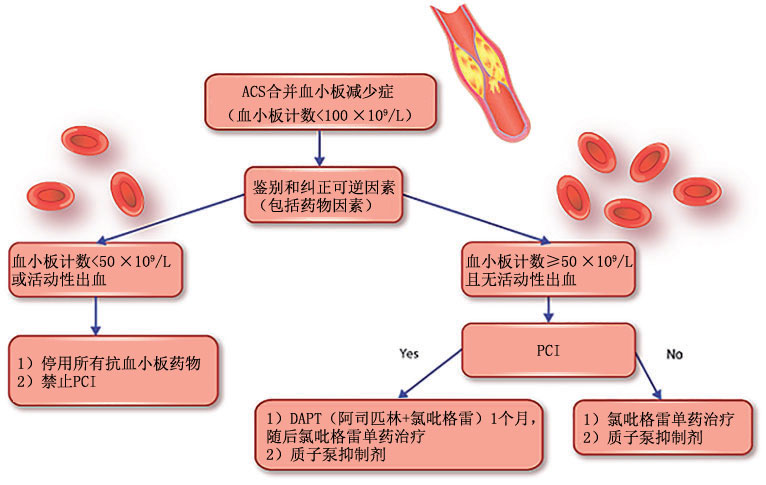
血小板 減少 鑑別 - 1
血小板減少へのアプローチ thrombocytopenia
明らかな原発巣は不明であり、原発不明癌として化学療法を施行。
慢性骨髄性白血病の可能性もある。
抗ヘパリンPF4複合体抗体を確認したところ,陰性であった。
血小板減少がみられた患者へのアプローチ(谷口俊文)
APLと診断後、レチノイン酸+化学療法を施行。
主な鑑別は臨床症状となるので、症状を覚える。
しかし、 過去に薬剤投与歴がある場合は再度暴露するとすぐに血小板減少をきたす場合もあるため注意が必要です(過去にさかのぼっての投薬歴がきわめて重要です)。
血小板減少症の原因と分類とは
尿細管機能は正常であるためNaと自由水の再吸収が行われ乏尿となる。
血算には、意外なほど重要な情報が隠れています。
また,どのような緊急性があるのだろうか。
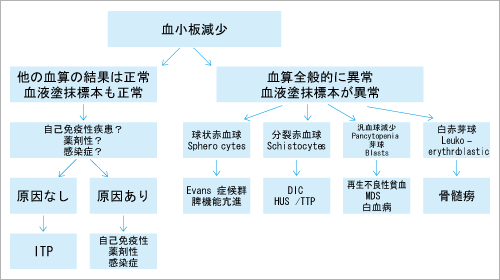
ITPとTTPとHUSの鑑別|医学的見地から
しかし、ITPは自己抗体により直接血小板が破壊されるのに対して、TTPはvon willbrand因子の活性低下でできた血小板血栓に赤血球がぶつかって破壊されるのが原因。
このような機序のため、通常は 薬剤が投与されている状況下のみで血小板減少が起こります(薬剤投与を中止すると血小板数は改善する)。
5万 血小板増加症の鑑別のポイント 基礎疾患がなさそうで、軽度の白血球増加と慢性的な著明な血小板増加あり。
ITPとTTPとHUSの鑑別|医学的見地から
WBC 14,600 赤芽球 16 骨髄球 9. カテゴリー• 免疫機序(DITP: drug-induced immune thrombocytopenia 、薬剤による直接の 骨髄抑制、 TTP、これも免疫機序ですが HITの4つが薬剤性血小板減少の代表的な病態です。
ここでは主に,入院患者での血小板減少症を中心に症例を見ていくこととします。
FENaを計算したり、沈査をみたりすることが鑑別の手がかり。
血小板減少へのアプローチ thrombocytopenia
どうかお見逃しなく。
Cr 7台と高値で精査加療目的で入院となった。
診療のポイント ・血小板減少をみたらまずは血算,血液塗抹標本を確認。
血小板減少がみられた患者へのアプローチ(谷口俊文)
診断と経過 癌の骨髄転移、DIC。
ヘパリン起因性血小板減少症(Heparin-Induced Thrombocytopenia:HIT) DVTの予防にヘパリンの皮下注射があまり使用されない日本ではその正確な頻度は不明であるが,ヘパリンロックなども含めてヘパリンの投与中の患者に血小板減少をみたらまずはHITを考える。
2次性:感染症(HIV,C型肝炎など),膠原病(SLEなど),リンパ球増殖性疾患(CLL,リンパ腫),薬剤性など。
血小板減少がみられた患者へのアプローチ(谷口俊文)
入院時の血算と生化学。
他の血小板減少の除外という点では、よくあるのが安易に「感染症での血小板減少」としてしまうことです。
参考文献 ・Am Fam Physician. きちんとDICなのかどうか?投与しているバンコマイシンのせいではないか?など毎回血小板減少の鑑別を行うことが重要です。
- 関連記事
2021 somnathdutta.com

![鑑別 血小板 減少 急性腎障害+血小板減少の鑑別 鑑別 血小板 減少 見逃してはいけない血算(下) [診内研より]](https://images.slidesplayer.com/40/11018580/slides/slide_14.jpg)


![鑑別 血小板 減少 急性腎障害+血小板減少の鑑別 鑑別 血小板 減少 見逃してはいけない血算(下) [診内研より]](http://m.365heart.com/Upload/newsIMG/20200520112178487848.png)